 ����
����
����������ʻ��ܵ�ͻ���쳣��ʹ����Ѫ�����罵�ͺͷξ���ѹͻȻ���߾��ɷ���
��������˥���������IJ����У�
3.���������Һɹ��� ��Ѫѹ�������Ǽ����Ի�
���Ը�Ѫѹ��ԭ���Թ������ļ��������ص�
����������խ������Ӧ��Ѫ���������ȡ�
4.���ķ�˥�� ��Ҫ��������
�������խ��ż�������Һ�����Ѫ˨���������ڡ�
6.���������ಡ ��������δ�ա���ȱ����ȱ�д��������ҷ����ȣ�����ڶ�ͯ�����������ټ���
7.�����������������ĵ�����Ѫ������Ⱦ�ȡ�
�����˼�������˥�ߵķ��������ص㣺�ٶ��ֲ�����뷢��������������ͬʱ���м������ಡ����������
���IJ�����Ѫѹ�����ಡ�������������Ĥ�����Լ�
������ͨ��������һ�ֲ�Ϊ��Ҫԭ����������벢����
��������˥����ʹ�����Ϊ���ӡ���
���IJ���Ѫѹ�������������˼�������˥�ߵ����ԭ��������Ϊ������
���IJ�����Ѫѹ�������ʽϸߵ�Ե�ʡ�Ŀǰ�����ڸ�Ѫѹ���ܽ�Ϊ��Ч�ؿ��ƣ�
���IJ�Խ��Խ��Ϊ�����˼�������˥������Ҫ��ԭ���ر���
�����ļ�������������Ѵ�����˥�ı�Ե״̬�ߣ����м��������ļ���Ѫ���ܵ�������Ϳɷ���
��������˥�����������Ĥ�����ر��������Բ��������
��������˥����������Ҳռ��һ���ı��������⣬ԭ������
��Ѫ������˥�����ߣ�ԭ�е���֢״����˥�ߵ����껼�ߣ���������Ѫ�����Ľ���(30%��35%)���ٴ������Ե�֢״���������ڸ������������¼�����
��������˥����
�����˷���
��������˥�������������ǣ��ٸ�Ⱦ���Ժ�������Ⱦ�����Լռ68%��75%������������ϵͳ��Ⱦ�ͳ�����Ⱦ�����Ⱦʹ�����л��ǿ���������졢���ฺ���������շ�
��������˥������
����ʧ����������ķ��˲��������������Ķ����ٵȡ�ʹ����������Ȼ��������������ĸ�����������
��������˥��������Һ����Ѫ������죬���������ഢ�����ܽ��ͣ�����Һ�����ࡢ�ٶȹ��죬ʹѭ��Ѫ����Ȼ���������ǰ������������
��������˥���������������˨����������˥�ߡ��������������͡��ű����ѵȾ����շ�
��������˥����
 �ٴ�����
�ٴ�����
�ٴ����֣�
1.�������� ����������
��������˥������ĺ���ͻ����֢״�������Ծ��������ѣ�ͬʱ�к��������Ͷ̴٣���ۿɼ��ز��������������ȡ�Ƶ�ʼӿ켰�����ȶ��ȱ��֡�
(1)����ҹ��������ѣ���
��������˥�����ڱ��֣������ǻ�����ҹ����˯1��2h�����������̶�ͻȻ���ѣ����������𣬲���Ƶ�����Ժʹ������ȳ���ĭ��̵����ȡ��λ��һ�������Ӻ�����⡣���ɳ�������
��������״̬����չ��Ϊ����
��ˮ�����䷢�����ƣ��ٻ���ƽ�Ժ�ʹ��������Ѫ�����࣬���������ĸ��ɵ��ȣ������˷���Ѫ������λ���徲��ѹ���ͣ���ΧƤ��ˮ��Һ�������գ�ʹѭ��Ѫ�����࣬������˷���Ѫ����ҹ���������˷������ߣ�һ����ʹ��״�����������ļ���Ѫ�����٣�Ӱ���ļ���������ʹ��������Ѫ�����٣��ʷ���Ѫ���أ���һ����ʹ֧����ƽ���������������˷�ͨ���ϰ���ʹ�ļ�ȱ�����ӣ�����Ӱ���Ĺ��ܡ���ƽ��ʱ�������������λ������٣�������ȱ����
(2)��������������ƽ��ʱ���ֺ������ѣ��������Ȳ�ȡ��λ�����λ�����ܼ���⣬��Ϊ��������������ʱ�����߱������ڴ��������ϣ������´�������ǰ�㣬˫�ֽ��մ������ӱ�Ե���Ը�������������֢״������������Ҫ��ѭ��ѪҺ�����ڵ����·ֲ����ٷ�Ѫ������Ӱ�죻��λʱ��ԭ������֫����ǻ��С������ѪҺ������λ�ĸı䣬����ػ���������ͷ�ѭ������ʹ��Ѫ�����������ٺ���������λʱ���ϰ�����ѪҺ�����������ã�����ת������ǻ����֫������Ѫ�����٣�����Ѫ���ᡣ�ڷλ����ı仯����λʱ����������̧�ߡ��λ������Խ���(ƽ������25%)��������λʱ���λ�������ʱ����10%��30%��
(3)����
��ˮ���ĺ������ѣ���������Դ��
��ˮ�������ڷ�ëϸѪ���˹�ѹ���磬���ҳ�����������ëϸѪ��Ĥ�����˵Ľ����������������ٷμ���ˮ�ף�ëϸѪ����Һ��������������ܱ��ܰ���֯�����ա�Һ�������������μ��ʡ�ʹ�����ܼ�ѹ������������������ɢ���ëϸѪ�ܡ���С�����彻������Ч��������µ���Ѫ֢���������صĺ������ѡ��μ��ʵ�Һ�廹����ѹ��ϸ֧���ܣ�ʹ�������Ѽ��أ�������������������������Ϊ
��Դ���������ڷ�����ˮ�ף��ڷμ���ˮ������δ��ȡӦ����ʩ������ɽ�һ����չ��Һ�������������ڣ�ʹ�����ڳ�������Ѫ�������ʵ�����Һ�����ں����������γ���ĭ����֮ϸ֧�����Ĥ���ͣ��ʿ�������ݼ�ϸ֧���ܵ����������ص�Ӱ�����彻�������ص���Ѫ֢��������Һ�廹ʹ������������ͣ���˳Ӧ�Խ�һ�����͡�����֯�ĵ��������Ӵ�ͨ������ʹ����Ƶ�ʼӿ죬ΪЭ���κ������������������������ӹ�����������������������·κ��������࣬��һ������ȱ����ʹ���߳��ּ��ȵĺ������ѡ�
2.���� ��ҹ�����Ժ������Ѽ���������ʱ��һ�����ƽ��ʱ���ԣ�ͬʱ�ȳ���ĭ̵�������ɻ��⡣�ڼ���
��ˮ���ڣ�����Ƶ�����ȳ���ɫ��ۺ�ɫ��ĭ̵�����������߿ɼ�����ϡ����ĭ״Һ��ӿڱ�ӿ���������������ط���Ѫʱ��Ѫ���ͺ�ϸ������μ��ʼ����������¡�
3.���
��������˥ʱ���ɳ��̶ֳȲ��ȵķ�礣������ڿڴ�����������֫ĩ�ˡ�����
��ˮ��ʱ����ĩ���Է�礣��������ڷ���Ѫʱ���μ��ʼ�������ˮ�ף�Ӱ���˷ε����彻��Ѫ�쵰�����ϲ��㣬Ѫ�л�ԭѪ�쵰���������¡�
4.��-ʩ���� ����ʽ�����������й����Ըı䣬��ֹͣ����ӿ죬���ﶥ�������dz������ֱ����ֹͣ������ڼ���
��ˮ������ʾԤ��������������
��������˥��ʱ����������Ѫ�����٣�ʹ�Թ�Ѫ���㣬��ȱѪȱ������ʹ��������������Խ��ͣ��ں�������������Ѫ�ж�����̼������һ��Ũ�ȣ������˷ܺ������࣬��ʹ��������ӿ죬��Ѫ�ж�����̼Ũ�Ƚ��ͺ���������ת������״̬�������ּ�����������ֹͣ��
5.��־״̬
��������˥��ʱ���ں������ѡ�����Ѫ֢ʹ���߷dz�ʹ�࣬���߶���λ���ַ��겻�������鼫�Ƚ�������ɫ�Ұף�����ȱ��״̬��Ӧ����Ӧ�����߿ɴ����죬Ƥ��ʪ�䡣����ʱ��ϳ������������ȱ��������������������Ѫѹ�½�������ϸ������־������ת����ʶģ������˯״̬������
����������
��Դ���ݿ���������
6.���� ��ɫ��ҡ���礡�������������֫���䡢��ϸ�������н��������Ľ���������������������죬�ļⲿS
1�Ͷۣ����ż������ڱ����ɼ�
����ʧ�����ر��������ڱ����ɵij��֣���
��������˥����Ҫ�����֡����ij������������������ڸ��ɹ��أ���������ѹ���ߣ����ķ�ѹ���ߣ�ʹ���ҿ��ٳ�ӯ���������¡�������Ѫѹ�������ߣ������ַ�Ӧ����ʱ�䲻�������ڱ�Ѫ�������ز��㣬���߳�
��Ѫѹ����Ѫѹ��ȫ���ܲ�����ο��ż�ˮ������������������
��ˮ���γ�ʱ����������ˮ�����������������ˮ���Ĺ������������������ڵ��࣬�ر��Ǿ���������ߣ�Ӧ�����Ƿ��ɷ�˨������
7.�ݿ� �Ǽ���
��ˮ������ĩ�ڱ��֡�����ΪѪѹ�½���Ѫѹ�ⲻ��������ѹҩ�ﷴӦ�ٶۣ�ֱ������ά�֡���֫���䣬�������ٻ�������ʶģ���������ӿ졣��ʱ�β������ɼ��٣���Ԥ��������ա��������ڱ�Ѫ���ܾ����㣬��Чѭ��Ѫ�����٣�����Ѫ��Ҳ�������¡��������ɼ��������������ң�����������
������������IJ�ͬ���ٴ��Ͻ�����
��ˮ����Ϊ2�ͣ�
���ͣ����������
��ˮ�����ٴ��Ͻ϶�����ٴ��ص���Ѫѹ�����ڷ���ǰ������ѭ�����٣�����������࣬�ζ���ѹ����ëϸѪ��ѹ�������ߵȱ��֣�����߶���ڸ�Ѫѹ�����ಡ����ʪ�Ի�������Ĥ��(���������
�����رղ�ȫ)��÷�������ಡ����Ѫ��Һ������������ļ���
��ˮ������ʱ�����ߵ����������������Եģ�ʵ���ϱȷ���ǰ�������͡�ֻ�ǽ������˰���״̬�µ��������Ϊ�ߡ�
�������ͶԼ���
��ˮ�����ٴ�������������Ҫָ�����塣���ͼ���
��ˮ�����ü���ǰ���ɵ����ƴ�ʩ��Ч����Ѫ�����ż��������������ֹѪ��������֫�ȡ����ͼ���
��ˮ�����������������ƿ�����ʱЧ������������
��Ѫѹ���������ݿˡ�
 ����
����
���ƣ���������˥��ʱ��ȱ���߶Ⱥ�����������������в���������������أ���Ҫ�̲��ݻ��ؽ��м��ȡ�������ԭ����Ѹ�پ���ȱ������л���ң��������ߵķ�ëϸѪ�ܾ�ˮѹ�����������IJ������������ߵĽ��ǣ�ȥ���շ����أ�����ԭ����������Щ��ʩ����ͬʱʩ�С�
1.��λ �������߲�ȡ�����ʵ���λ��ͨ��Ϊ����λ�������´�����ʹ�����������٣���Ѫ��������Լ25%�����ɸ��Ʒλ�����
2.���� ��������˥�ߵĻ��ߴ�������ȱ�����ʻ�������ȱ������϶���ѭ�������Ƶ���Ҫ���ڡ�һ��������������˥��ʱҪ��������
���������Ը���ȱ��״̬��
(1)�ǵ�������������õĸ������������������ж�ȱ���ߡ�һ����ϸߵ�������4��6L/min������ó��ݼ��������ط�ˮ���ߵķ���֧�����ں��д���Һ�壬��Һ����������ﵽһ���̶�ʱ��������������γɴ�����ĭ����ĭ����ͨ�������彻�����ܼ���ȱ�������Կ���������ʪ�����ڼ���50%�ľƾ��Խ�����ĭ����������ʹ֮���ѱ�ΪҺ����ȳ����������������������ͨ���뻻����������
�����������������������룬����40��60�Σ�һ��5min��Ч��15��30min�������Ҫʱ�ɷ���ʹ�á�
(2)������������ͨ���ָ���ʱ������
����Ũ����ǵ��ܷ����ơ����ַ��������
����Ũ�ȣ��������ڻ�˯�Ļ��ߣ����еĻ�������־����ʱ���ܽ������ܲ�ܣ��ɸ�������������
(3)��ѹ��������������־����Ļ��ߡ������Venturi���ּ�ѹ���������������������Ũ�ȴ�95%���ϡ���������PaO2�ߵͶ�ʹ�ò�ͬŨ�ȵ��������ط�ˮ���߾�����������ѹ�����������ڸ��ƻ�����ȱ�����µ������������ң��Ӷ����������ڲ�ܺͺ��������������IJ����������˷����߳��в��ʣ������ڽ϶�ʱ����Ӧ�á�
(4)��е��ѹ������������־����Ļ��ߣ�����������������PaO
2��8.0kPa(60mmHg)ʱ��Ӧ�����ܲ�ܻ������п���ʹ���˹�����������ʼӦ�ü�Ъ��ѹ���������������ӷ�����ѹ�����Ӷ���ֹ�ͶԿ���ëϸѪ�ܵ�Һ����������ʹ��ǻ��ѹ���ߣ���������Ѫ�����٣���������ǰ���ɣ������������Ũ����������ͨ����������ɢ�����Ѫ��Ũ�ȣ����������������������֯����������֮�ɸ��Ʒε�ͨ���뻻�����ܣ����Ѫ��Ũ�ȣ��ﵽ����ȱ����Ŀ�ģ�һ��������ѹ��1.5kPa(15cmH
2O)������Ч���ɸ��ú���ĩ��ѹ������������Ҫ����߹��ܲ���������ֹ���ݻ�С���ܵ��쳣����������ͨ��/Ѫ������ʧ��������ȱ����һ��ѡ����ѹ��2.9kPa(30cmH
2O)���¡���Ӧ�ú������Ĺ�����Ҫ���ܹ۲�����
������̼��ѹ��pHֵ��Ѫѹ����ʱ��������������Ũ�ȼ�ѹ����
(5)Ĥ�Σ������������ѿ�ʼӦ�ñ�Ĥ������(��Ĥ��)���Ƽ��Է�ˮ�ף��ݱ�������������������������Ч�����ز�����Ӧ�ñ����ɻ�ɹ���������Ҳ�в��ø�Ƶͨ�����ȼ��Է�ˮ��ȡ���˽Ϻ���Ч���˷������������������һ�ֽ�Ϊ����Ĺ���������
3.ҩ������
(1)��ȣ���������Ƽ�������˥��ˮ������Ч��ҩ�����Ҫ���ƣ���ͨ���������ཻ���������Խ�����ΧѪ��������������Χ����Ѫ�ܣ����پ�������Ѫ�������ͷ�ѭ��ѹ�����Ӷ������˹��ߵ���ѹ����������ĩѹ��ʹ����ǰ���ɼ��ͣ�ͬʱ�����Ŷ���������ɣ������ڸ����Ĺ��ܣ��������ã��ɼ�����������Ǻͷ��꣬���ͻ���������������ʹ���öԼ����ļ��������������������ƺ����ͷη��䣬�Ӷ����Ỽ�ߵĺ������ȣ����ٺ�����������ʹ�������½���ֱ���ɳ�֧����ƽ����������ͨ������������˥�ߵĻ���������������Ѫ�����������Ƥ�»���ע������������Ԥ�⣬�ֶ����ž�����ҩ��3��5mg/�ξ�������ע�䣬��Ҫʱ���15min�ظ�1�Σ���2��3�Σ������˼��Է�ˮ��ʱ���ɽ��������������ˮ10ml�ڣ��Ⱦ���2��3mg��20min�������ظ��Ƚϰ�ȫ�������Ҫ�������ǵ�Ѫѹ���������ơ�������־���塢֧�������������������Էμ���������˥�ߡ��ι���˥�ߡ��ڳ�Ѫ����Ѫѹ�ݿ��߽��ã����ϡ����������á�������Ķ����������밢��Ʒ�������������ʣ�����֧���ܼ����ٶ��ġ�Ż�µȣ�������ǰ���������ߣ�ע�����������·���輰�����������ע����죬������º������Ƽ�Ѫѹ�½���Ӧ���������������
ϩ�����������ͪ������Ȼ��������߿��������(���䶡)50��100mg����ע�䡣
(2)�������������ѡ�ø�Ч�������������(����)���������������ڷ�����������֮ǰ��ͨ��������Χ����������Ѫ���������ٻ���Ѫ����Ѹ�ٽ��ͷ�ëϸѪ��ѹ�������ҳ�ӯѹ�������ƻ���֢״����ע5min�ڿ�ʼ����30��60min��߷壬���ó���Լ2h��һ������������(����)20��80mg����ע�䡣��Ҫע�⣬�������Գ�Ѫ����˥��������������Ѫ�������ӻ�������ļ��Է�ˮ�ף������ͷ�ˮ�ף��ÿ������������ЧѸ�ٶ���������������������������Ѫ�������������ӵĢ��ͷ�ˮ�ף��缱���ļ��������¼��Է�ˮ�ף�Ӧ�ÿ����������Ȼ��ʱ��Ч����Ҳ���������Ѫѹ���ݿ˵Ȳ�����Ӧ���ر��Ƕ�������Ѫ�������������Ӧ��Ѫ�����ż��������ˣ���Ӧ����Ӧ�ô�ҩ����Ҫ������Ͱ����á����е�Ѫ�������Ѫѹ�ݿ˻�PCWP��2��2.4kPa(15��18mmHg)�߽��á����⣬����������У�Ӧע�ⲹ�أ������õ�
�Ȼ����⣬���ɾ�����ע��ڷ��Ŷ������þ������Ҫ�������ڼء�þ���Ӽ油�������ڷ�ֹ����ʧ����
(3)Ѫ�����ż����Լ�������˥����Ӧ��Ѫ�����ż�������Ч�ؽ��������ǰ���ɣ����������������������ļ������������Ź��ܣ��Ӷ�ʹ��������˥�ߵ��Ի��⡣
�����������Ҫ���ž�������������ǰ���ɡ��ϴ����ʱ��ͬʱ���ͺɡ�ͬʱ�������ڣ������ļ���Ѫ�����������������ķ�Ӧ���ر����������غ������ѣ�PCWP�������߶����ų�����Ѫѹ������ӽ������ߡ�һ�����º���
�������0.6��1.2mg��2min��Ч��8minʱ������ǿ����������Լ15��30min�����������о����������º��������
������������ȼ�������˥����Ч��ȷ���ġ�ÿ��2��2.4mg��ÿ��5min��ҩ1�Σ�����5��7��Ϊ1�Ƴ̡�����Ч���ѣ���Ѫѹ�������½�ʱ���������ظ�1��2���Ƴ̡��˷�����ЧѸ�٣�ʹ�÷��㡣�ٴ��Ͼ�����ע
��������Ƚϳ�������������ҩЧѧ�������ܴ�һ�������˼�������˥��ʱ����10µg/min��ʼ����Ѫѹ����������Ӽ�����ÿ5���ӵ���5��10µg/minֱ����������˥��֢״���������ѹ����12.0��13.3kPa(90��100mmHg)��ﵽ������200µg/minΪֹ�������ȶ���������ͣ�ã�ͻȻ��ֹ���ο�������֢״������
����������Ϊ��-��������ҩ�������Ͷ���Ϊ������Ҫ���ͺɡ�ͬʱ����ֱ���ɳ�Ѫ��ƽ�������ͷ��ļ��д��
ȥ�������������á�����һ���0.1mg/min��ʼ��5min����Ч�����ÿ��5min�����Ӽ����������2mg/min��ͨ��0.3mg/min����ȡ�ý����Ե��Ĺ��ܸ��ơ��������Ӧ��ʱ������5��10mg����5%֮��Һ20��40ml�ڻ�����ע���ټ��Ծ��㡣Ӧ��ʱ���й۲�Ѫѹ����������ѹ������13.3kPa(100mmHg)����Ҫ�������ǵ�Ѫѹ�����Ķ����٣��������Ѻ��ٲ��á�
�����ƣ������ü�Ϊǿ������ٵľ��������Ѫ�����ż������������Ŷ����;�������������ǰ�ɵ�˫�����á��������㷺���ڸ���ԭ�����µļ�������˥�ߡ��ر��Ǽ����ļ��������¼���˥�ߵ���ѡҩ��ٴ��������Ƽ�������˥��ʱ���뾲����ע��һ���С������ʼ��Ϊ10µg/min���룬��Чʱÿ5���ӵ���5��10µg/min��ֱ��֢״���⡣��������80µg/min��δ��Ч����ÿ5��������20µg/min��ά����Ϊ25��250µg/min�������Ϊ300µg/min����ҩʱ���Ӳ��鶨��һ���ҩ3��4�졣�ô�ҩʱ��Ҫ��Ѫѹ������������⣬ʹ��������ѹ������12��14kPa(90��105mmHg)���ϣ���ʹѪѹ���ͣ�����Ӱ���״����Ѫ����ע����Ҫʱ���Ͱ����á�����������Ӧ���Ư�����ܣ���Ѫ������ѧ���м�⣬�Ա㼰ʱ�������������������ʹIV
EDPά�����Ը�������ˮƽ(15��18mmHg)��ʹ���ҷ������ıù��ܣ���ҩӦ��ʱֻ����5%
������Һϡ�ͣ�����������Һ����ϡ�ͼ�����ҩ�Թ����У���ҺʱӦ�ܹ⣬�ú�ֽ������Һƿ����Һ�ܣ��������ʧЧ���ھ���ǰ��ʱ���ƣ�����6��8h�������䣬��Ч����ά���������ȶ����Ժ�������ͣҩ��ͻȻͣҩ��������������Ҫ�ĸ������ǵ�Ѫѹ��������йء�������ҩ�ɲ����軯���������������ж��������Բ�֢״����������Ƿ�ѻ���Ӧ�ر�С�ġ�
�����ض�(ѹ����)��ѡ���Ԧ�1-��������ҩ���������������Ƽ�������˥��ˮ�ס���ҩ��Ҫ��ͨ����������ͻ�����1�������Ŷ������������Ŷ���Ϊ������������ǰ�ɣ��������������ͬʱ�˷�����5-��ɫ��IA���壬�������ཻ���������ڽ�������Ѫ������ʱ�������������ʼӿ죬�������ļ�����������������˥��ˮ��ʱ���������ض�12.5��25mg��10ml������ˮϡ�ͺ�����ע��2min���꣬��Ҫʱ��10��15min����ظ�Ӧ�á�������עһ����2��12µg/(kg��min)��10��30min֢״�ɻ��⡣�ɸ��ݲ��������ҩ�������ٶȣ���֢״����������ҩ4��7�졣�����ܶ��о�������������ע�����ض��Լ����ļ��������µļ��Է�ˮ�������õ��ٴ���Ч��Ѫ������ѧЧӦ����ҩ�ɽ��ͷζ���ѹ����ëШѹ���������Ѫ�ͷ�ˮ�ף������Ĺ��ܣ������������˼�������˥�ߵİ�ȫ����Ч��ҩ���ҩʱӦע����Ѫѹ�仯������Ѫѹ���Ļ��ߣ�����ѹ������12kPa(90mmHg)������ѹ��С��8kPa(60mmHg)����Ҫʱ����༺�����á�������עʱӦ��С������ʼ���ݲ������������ͣҩʱҪ������
(4)�����ļ���������ҩ�
��ػ��Ƽ������������ڿ�������ҩ��Ѫ������ҩ�Ĺ㷺Ӧ�ã�
��ػ��Ƽ������ȼ�������˥���еĵ�λ�����½�����Ҫ���������Ҹ��ɹ������������˥����������������ʧ�����µ���˥�����Ѫѹ�����ಡ�����ض������խ�ϲ������ķ��˲����������Ķ����������µļ�������˥��һ��ѡ��
���C(
������)��
��ë����K(��ë������߰K)�ȿ����Ƽ���
���C(
������)�����������ʿ����п���������������ʧ������˥����2����δ�ù�
��ػ����ɸ���
���C(
������)0.4��0.8mg��5%
������Һ20��40ml�ڻ�����ע(5min����)����Ҫʱ2��4h���ٸ�0.2��0.4mg��ֱ�������ʿ�����80��/min���һ�24h�������˳���1.2mg���������ù�
��ػ�������
��ػ��ж�������˥���Կ�Ӧ��
��ػ�����Ӧ�����������ǰӦ���ĵ�ͼȷ�����������������ʲ���(��100��/min)���ɸ���
��ë����K(��ë������߰K)����0.125��0.25mg������5%
������Һ20ml�ڻ�����ע(5��10min)����Ҫʱ����1h�Ժ��ٸ�0.125��0.25mg��24h�ܼ�����Ӧ����0.5mg��
��ػ����Ƽ��Է��IJ������������խ���¼�������˥����Ϊ���������Ӧ���á���ȱѪ�����ಡ���������ļ�������ļ�������˥�ߣ�
��ػ��Ƽ�Ӧ���á��ر����ڼ����ļ����������24��48h��ȱѪ���ļ���֯���ܶ�
��ػ�������Ӧ���������ļ���ѭ���еĶ���Ӱ��̼��£��������Ѵﵽ����ȣ���
��ػ��Ƽ�Ҳ���ܽ�һ�������ļ���������ͬʱ
��ػ����ܻ�ٷ�����ʧ����������ͬʱ�еͼ�Ѫ֢ʱ����������������Ӧ��
��ػ�ҩ���ʱҲ���������ܺ�״������������˼����ļ���������Ӧ��������Ӧ��
��ػ��Ƽ���
��������ɻ���֧���ܣ����ӷλ���������������ѡ�ͬʱ���˷��ļ��������ļ���������������ΧѪ�ܣ�������Ѫ���������ͷζ����ͷ�ëϸѪ��Шѹ�����������������á���֮��
���������ǿ�ġ�������Ѫ�ܼ�ƽ�������ã������ڼ�������˥�Ļ��⡣��֧������������Դ��������������ʱ��ʹ��
�������Ϊ���ˡ�ͨ����0.25g����5%
������Һ20ml�ڣ���������ע���ڡ�10minע�꣬Ȼ����1.5µg/(kg��min)���ٶȾ�����ע��
����������ڽ������˶��죬�仯�ϴ�Ӧ��ʱע����Ѫѹ�ݿ˵ļ�������˥���߽��á���ע������ʱ�ٶȲ��ܹ��죬�������˹������ⷢ�����صĵ�Ѫѹ�ݿ˼�����������ʧ������ҩ��ʼʱҪ���й۲컼�߱仯�����в���Ӧ����ͣҩ�������˸������ܲ�������ҪС���Զ������խ����ļ�������˥��Ӧ���á�����Ҫ��������ͷʹ���ļ¡���ʹ����Ѫѹ��
����Ӱ��ࣺ����Ϊ��Ͱ����༺�Ӷ��������߶��������ļ������������á���Ҫ��ͨ���˷ܶ�Ͱ����弰�˷ܦºͦ��������������������á���Ͱ��������ͬ�����ø��졣С������0.5��2µg/(kg��min)��ʱ���˷ܶ�Ͱ����壬ѡ������������������ϵĤ��������״�������Զ�������������������ЧӦ��ʾ֮ǰ�Ͳ����������á��еȼ�����2.0��5.0µg/(kg��min)���˷ܦ�
1���壬�����ļ������������������������ΧѪ�ܣ�����ʹ˥�ߵ��������ʽ�һ�����졣�������(5��20µg/(kg��min)��ʹ������ĩ���ͷ�
ȥ�������������˷ܦ����������ȫ��Ѫ�ܴ��Ķ�����������ʹѪѹ���ߣ������������ӣ����ҳ�ӯѹ��һ�����ߣ�����Ѫ�����½������ʼӿ�ʹ�ļ�ȱ����������Ͱ�������������Լ������ã�����������������ü���Ϊ2��5µg/(kg��min)������ע��
��ͷӶ����Ե������������˥�м������������Լ������á�����ΧѪ�ܼ�������˫�����á��ͼ��������������壬Ѫ�������������ʲ����ӿ죬��ֽ����10��16µg/(kg��min)���������˥���߸���С����
��ͷӶ���ʹѭ�������½����������Լ���������������������������˷��Խ����йء�
��ͷӶ����Ƕ̳����Լ���ҩ���˥��2��3min��10��15min�ɵõ���̬ѪҩŨ�ȡ����ü���Ϊ2.5��10µg/(kg��min)��������˥�ɾ�����ע10µg/(kg��min)����Ҫע����Ƕ�Ͱ���
��ͷӶ���Ϊ�⽻�������Լ���ҩ���ʹ���ʼӿ죬�ӿ췿�Ҵ������ر��ǿ�ʹ����������������ʧ�����ߵ������ʼӿ죬�����շ�����ؼ�������˥�ߣ��ٴ���Ӧ���á�
�������ø���Ƽ��������ҩ����ũ(����ͪ���������ͪ)��
����ũ(
����ͪ���������ͪ)�����������Լ�������Ѫ�����ã���ѡ�������ƽ���cAMF���������øͬ��ø��ʹ�ļ���������ǿ������ͨ������ƽ����Ĥ�ϵ�Ca
2����Mg
2����
ATPø������Ca
2������ϸ���ڶ�ʹѪ�����š�����ũ(����ͪ)���ü���Ϊ50mg����������ˮ20ml�о���ע��(0.75mg/kg)������100mg����5%����250ml�о�����ע��5��10µg/(kg��min)��6��8h��
����ũ(
����ͪ)���ü���Ϊ2mg����������ˮ20ml��10min�ڻ�������ע��(50µg/kg)������20µg/min������ע24��48h������ҩ�����ȱ����������ʧ�����á�����Ϊ�ٴ�һ����ҩ��Ŀǰ�����ڶ�
��ػ������������Ѫ��ҩ�����Ʒ�Ӧ���ѵĻ��ߡ�
(5)�����ļ���лҩ���������˥��ʱ�ļ�ϸ���������������þ������ϰ����ļ����ڡ���������״̬�����ر����������ڼ�������˥��ʱ����ϸ����������
ATPø���Խ���Ϊ���ԣ������ļ��������½���ͬʱ�������ҵĸ��������ɣ�ʹ��״����Ѫ�������٣������ļ�ȱѪ��ʹ�ļ�ϸ��Ĥ���ˣ�����Ca
2�������ƻ�����������
ATPø�ķ�Ӧ������ʹ
ATPø���Ը��ͣ���˥��һ��������ڼ�������˥��������Ӧ�ø����ļ�ϸ����л��ҩ��ʮ����Ҫ�����õ�ҩ�У�
���������(1��6-
�����������
FDP)���Ǿ��е����Ǵ�л������ø���Ե����ã��ָܻ�����ϸ����л�ķ���ˮƽҩ��÷���5��10g���پ�����ע��1��2��/d��10��14��Ϊ1���Ƴ̡�
����ͨ����Ҫ���Գɷ���
���ἡ����������ϸ��������
ATP���ṩ�˸���ϸ�����ر����ļ�ϸ����л��ֱ����Դ���ʡ�ͬʱ�����ȶ�ϸ��Ĥ���ٴ�ʵ��֤ʵ��
����ͨ�ܹ�����ѭ��ϵͳ��Ѫ������ѧ���ɣ������Ĺ��ܡ������ڼ����ļ����������µļ�������˥�ߡ��÷���1��2g������ע��2��/d��7��10��Ϊ1���Ƴ̡�
(6)���أ����õ�Ϊ�������ɡ����н��ͷ�ëϸѪ��ͨ�ԣ������ļ���л��������Ѫ�����������ٻ���Ѫ�����ٽ���������á����ü���Ϊ10��20mg����Һ���ھ��λ�ע��
4.���پ������� �����ܾ�����Һ��֫���⡣������Ƥ��ֹѪ�������ʽ�������������֫�Ľ��ˣ���ѹ��ѹ���൱��ƽ������ѹ��ÿ��15��20min��������һ��֫��5min��Ŀ����Ϊ���پ�����������������ǰ���ɡ��˷�Ŀǰ�Ѻ����ã����ڲ���Σ�������������ƴ�ʩ��������ʵʩʱ��һ�ԣ���Ӯ�ñ���ʱ�䣬����������Χ���������Լ����߽��á�
�����п���Ѫ���Ѻ����ã�����������20��30min��֢״�����Ҽ����ߣ��ɿ��Ƿ�Ѫ300��500ml�������Ǵ���������Һ����Ѫ���µļ��Է�ˮ�ס���Ѫѹ��ƶѪ���á�
5.������������ �Լ�������˥���ߣ��ڽ���������ͬʱ�������ԭ�������շ����ؽ��м�ʱȷ����Ϻ����ơ���ֱ�ӹ�ϵ���������Ƶijɹ���ʧ�ܡ��缱���ļ������Ļ��ߣ�Ҫ��ȡ�����ļ����������ļ���������Ѫ���ؽ�����С������������ơ�����������ʧ����Ӧ���п�����ʧ�����ƣ���ҩ����Чʱ�����ַ�
��ػ��ж����£�ӦѸ�ٵ�����ɡ���
������ʧ��������ʱ����Ѫѹ��������ҪѸ�ٽ�ѹ����ѡ�����ơ���Ѫ����Һ�����ߣ�ҪӦ�ÿ����������Ѫ�����ż�����֮�������˼�������˥�߲���������࣬������ì�ܽϴ�ֻ��ȫ��ȷ����ϣ��������ص����ƣ����������Ч������Ԥ���ٲ����ʣ���������ʡ�



 ���в�ѧ
���в�ѧ
 ����
����
 ��������
��������
 �ٴ�����
�ٴ�����
 ʵ���Ҽ��
ʵ���Ҽ��
 �����������
�����������
 ���
���
 �������
�������
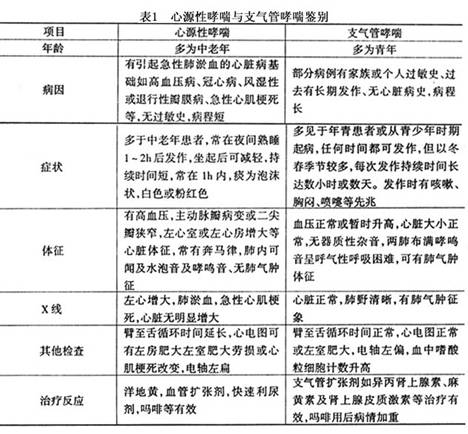
 ����
����
 Ԥ��
Ԥ��
 Ԥ��
Ԥ��